
今回は、見逃すと予後の悪い感染症の1つである化膿性脊椎炎についてまとめました。
本疾患は患者さんの抗菌薬投与期間にも関与しており、想起すべきシチュエーションや、
診断したのちに取るべきアプローチも多い、治療やマネジメントの知識が問われる疾患です。
化膿性脊椎炎
1.ポイント
●細菌の椎体終板の軟骨下骨部への、血行感染によって怒る炎症性疾患。
●先行感染があったり、術後、DMや肝硬変の既往を持つ高齢者で多く、こういった患者の背部痛があった際には鑑別に入れる。
●疑えばMRI施行し、所見があれば抗菌薬治療開始。
●合併症としてのIEの検索も忘れずに
2.疫学
●先行感染があったり、術後、DMや肝硬変の既往を持つ高齢者で多い。
【血行感染のリスクファクター】
糖尿病
心疾患
透析
免疫低下
癌
静注薬物使用
3.症状
●発熱、背部痛、著明な前屈制限などを呈する。
●初期症状は腰痛86%、発熱が35%~60%と報告されている。
●疼痛は時に激烈で、寝返りを打てないことも。
●発熱のばらつきがあるのは鎮痛薬内服のため1)。
●IDSAのガイドライン2)では病歴、身体所見、血液検査を”総合的にみて疑うべき”とされている。
下記の4つの場合に想起すべき。
①新規または悪化する腰痛、頚部痛とCRP,ESRの上昇
②新規または悪化する腰痛、頚部痛と発熱or菌血症or感染性心内膜炎
③発熱+神経学的異常所見(背部痛の有無は問わない)
④黄色ブドウ球菌菌血症フォロー中の新規局在性の背部痛
4.原因
三大原因
①血行性(ほかの感染巣からの血行性伝播)
②外傷や整形外科手術による直接浸潤
③近くの軟部組織からの連続性感染
この中で、最も多いのは血行性。感染巣が同定されるのは51%と報告されている1)
同定された感染巣の上位3つ
尿路感染
化膿性関節炎
皮膚/軟部組織感染
【起因菌】
血行感染の起因菌
S.aureus(48%)
E.coli(11%)
Streptococcal species (9.4%)
CNS(2.7%)
Pseudomonas auruginosa(2.0%)
黄色ブドウ球菌が最多。これは血行性感染の起因菌であり、外傷や整形外科手術後の感染の場合とは異なるので注意。
5.鑑別診断・注意すべき合併症
●強直性脊椎炎(AS)、結核性脊椎炎が鑑別に上がる
・ASであれば、40歳以下であったり、運動によって改善する点、炎症性腸疾患の合併などを疑う。
・結核性脊椎炎の3徴:亀背、冷膿瘍、脊髄麻痺
●血行性感染が多いため、心内膜炎を合併することがある。
●膿瘍の合併は、硬膜外膿瘍(17%)、傍脊柱管膿瘍(26%)、椎間板膿瘍(5%)
整形外科診断について学びたい場合は、こちらの書籍がおすすめです👇
https://dancing-doctor.com/2021/01/29/flowchart-ortho-review/
6.問診・診察のポイント
●IDSAのガイドライン2)には 神経学的所見をとると記載があるのみ。骨破壊や膿瘍形成により脊髄や神経根に障害が出て、はじめてとれる所見である。
初期には
脊椎叩打痛
棘突起の圧痛
が重要である。
●脊椎叩打痛を認めるのは化膿性脊椎炎の20%
7.検査
●血液検査
血液検査で臨床上有用なものはCRP、ESRの2つ。これらの値は診断への感度が高く、CRPは治療に対する反応にESRより相関すると報告されている。
●血液培養(陽性率58%(30-78%))
血行感染が最多であり、起因菌を同定するために必要な検査。これで陽性であれば侵襲的な検査(膿瘍の穿刺や椎間板穿刺)を避けることがでる。
必ず2セット(感染性心内膜炎の合併が疑われる場合は3セット)採取する。
●膿瘍穿刺ドレナージ
膿瘍がある場合、CTガイド下ドレナージを施行
●椎間板穿刺
椎間板にまで感染が波及している場合は椎間板穿刺で起因菌を特定する。各種培養検査が陰性の場合CTガイド下生検が推奨されている。
● CTガイド下骨生検
画像検査で感染が疑われる椎体の骨生検を行い起因菌を特定。生検組織の培養は血培よりも診断がより確実で、培養陽性率は77%程度。
※肉芽種の存在はブルセラ症や結核を想起
●単純X線
椎間の狭小化
骨吸収像
橋状の骨新生(骨棘)
3-6週間経過した化膿性脊椎炎では椎体終板のerosion(侵食像)所見を認めることがある(感度は低い)。
ただ、早期診断には有効ではない。
●CT
造影CTは膿瘍検索に有用。
●MRI
脂肪抑制T2WIもしくはSTIRが骨髄の浮腫の描出に最も有効、早期診断に有効と複数報告されている。4,5)
8.治療
①エンピリックな抗菌薬選択の考え方
セファゾリン(CEZ)2g 6-8時間毎 IV
通常起炎菌はグラム陽性球菌感染のことが多い
※グラム陰性桿菌が否定できない場合
セフトリアキソン(CTRX)2g 12時間毎 IV
長期入院患者や術後の患者、施設入所中の患者、また以前にMRSAや緑膿菌、ESBLがはっきりしている場合は、初期から、それらをカバーする抗生剤を選択
②培養結果に基づいた抗菌薬選択
MSSA
1stセファゾリン(CEZ) 1-2g 8時間毎
2ndレボフロキサシン(LVFX) 750mg 12時間毎 PO
+ リファンピシン(REP) 300mg 12時間毎 PO
2ndバンコマイシン(VCM) 1g 12時間毎 IV (トラフ値は15-20ug/ml)
MRSA
1stバンコマイシン(VCM) 1g 12時間毎 IV (トラフ値は15-20ug/ml)
2ndダプトマイシン(DPM) 6mg/kg 24時間毎 IV
2ndリファンピシン(REP) 300mg 12時間毎 PO
+ レボフロキサシン(LVFX) 750mg 24時間毎 PO
2ndリネゾリド(LZD)600mg 12時間毎 IV/PO
その他、起因菌によって治療抗菌薬選択(以下ガイドライン参照)
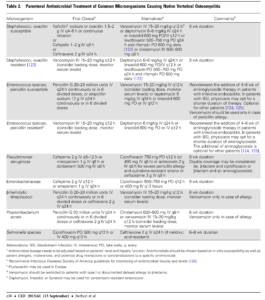

ガイドラインに掲載されている抗菌薬の治療期間は6-8週間。
また、病変部位が少なく、感染性心内膜炎(IE)や膿瘍などの合併症の少ない化膿性脊椎炎では、6週間の治療で十分とされているが、IEや膿瘍の合併がある場合はより長期間の抗菌薬治療が必要になる場合もある6)
他の報告では、治療後4週後に効果判定を行い、臨床所見(発熱、疼痛)改善ない症例やCRP 3㎎/dl が持続する場合は治療効果不十分と判断するとの記載がある。
またMRIによる画像フォローアップでの注意点として、経過良好でもMRIは初期に病変部が増大することもありうることが挙げられる。1)
【手術】
前方侵入で病巣郭清後、前方固定術を行う
手術(外科的治療)が必要になるのは10-20%とされ7)、手術適応は
抗菌薬治療が効いていない場合
脊髄圧迫所見がある場合
硬膜外膿瘍、傍脊椎膿瘍、腸腰筋膿瘍がありドレナージを要する場合
の3つの場合1)
9.引用、参考文献
標準整形外科学
STEP SERIES 整形外科学第4版
1)N Engl J Med. 2010 Mar 18;362(11):1022-9.
2)IDSAガイドライン Clin Infect Dis (2015) 61 (6): e26-e46.
3)Hong Kong Med J. 2006 Oct;12(5):391-3.
4)Eur Rev Med Pharmacol Sci. 2012 Apr;16 Suppl 2:8-19.
5)Br Med Bull. 2016 Mar;117(1):121-38.
6)Lancet. 2015 Mar 7;385(9971):875-82.
7)Int Orthop. 2012 Feb;36(2):397-404.
8)Eur Rev Med Pharmacol Sci. 2012 Apr;16 Suppl 2:2-7.
みなさまのリアクションが今後の記事を書くモチベーションになります!














