【疑問】

今回は、臨床や医学の勉強をしていて感じる疑問の一つ、
急性胆嚢炎の適切な手術介入のタイミングは?
についてまとめました。
救急外来で出会うことも多い急性胆道系感染症なので、
疫学についてしっかりと把握しておくことは重要です◎
抄読会で取り扱った論文を中心に、72時間以上症状が持続している急性胆嚢炎に対する早期手術と待機手術はどちらが良いのかという切り口で解説していきます◎
1.急性胆嚢炎の総論
●急性胆嚢炎は、胆囊に生じた急性の炎症性疾患。
●原因の90%以上は胆嚢結石
その他、胆囊の血行障害、化学的な傷害、細菌感染、
アレルギー反応など
●死亡率:0~10%とする報告が多いが、近年の報告は概ね1%未満
胆囊の血行障害により壊疽性胆嚢炎に進展すると、
胆嚢周囲膿瘍などの重篤な合併症を来す。
胆嚢炎はコモンな疾患であるためご存知の方も多いとは思いますが、
一応総論的な内容をまとめました。
胆嚢炎はコモンな疾患である一方で、救急外来であればしっかりと鑑別疾患を想起して対応することが大切です👇

今回は臨床で問題となる、診断後どのタイミングで手術を検討するかという点について考えていくにあたり、以下の論文をベースに解説していきます👇
72時間以上症状が持続している急性胆嚢炎に対する
早期手術と待機手術の検証(Randomized Trial)
Roulin D, et al. Early Versus Delayed Cholecystectomy for Acute Cholecystitis, Are the 72 hours Still the Rule?: A Randomized Trial.
Ann Surg. 2016 Nov;264(5):717-722. PMID: 27741006.
2.この論文の背景
この論文の背景をさかのぼると、急性胆嚢炎の治療ガイドラインであるTokyo guideline 2013に話は遡ります。
このガイドラインは日本語版TG05と国際版TG07共通改訂版であり、特徴としては
●診断基準・重症度判定基準を提唱
●高いレベルのevidenceが少ない領域が多かったためevidence and consensus based で作成
などがあげられます。
このガイドラインにおいて、胆嚢炎の治療は、
1.診断基準で画像所見が必須になった.
2.急性胆嚢炎に対する早期の腹腔鏡下胆嚢摘出術の有用性を示すevidenceは多いが,中等症に対する有用性と待機手術の至適時期は明らかになっていないため,注意が必要である.
3.医療関連感染では耐性菌の検出率が高いが,胆管ステント留置例に発症した急性胆管炎・胆嚢炎は医療関連感染として扱うべきである.
とまとめられていました。
3.胆嚢炎の診断基準と重症度分類に対応した治療フローチャート
ここで、改めて胆嚢炎の診断基準、当ガイドラインにおいてキモとなる重症度分類および治療フローチャートについてご紹介します👇

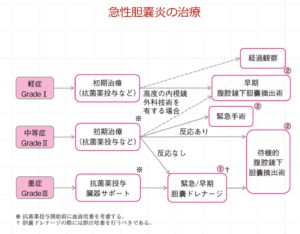
これらについて、症状出現後時間が経過した胆嚢炎の手術適応についてまとめると、
1. TG13では72時間以上経過した急性胆嚢炎(GradeⅡ)に対して待機手術が第一選択とされている。
2.近年発表されたメタアナリシスでは、急性胆道炎の早期手術は、入院期間の短縮、病院費用の削減、患者満足度の向上につながる可能性があると報告されているが、発症から72時間未満の患者のみのデータで、72時間以上の症状を呈する患者に焦点を当てた前向き研究のデータは少ない。
このようになります。
そのため、今後急性胆嚢炎の管理法を確立するためには、72時間以上の症状を呈する患者のデータが必要だったという事です。
ここのデータを検証したのが当論文となるんですね!
今回論文の抄読会という機会があったためここまで論文の意義や背景を掘り下げてみましたが、一つ一つの論文が持つ意味を考えてみると面白いですね!
4.論文解説
今回の論文の妥当性を検証していきます。まずはPICOにしたがって読み解いていきましょう👇
P. 16歳以上で、入院前に72時間以上の症状を呈する急性胆嚢炎の患者
I.急性胆嚢炎の診断時に静脈内抗生物質治療を施行し、すぐに腹腔鏡下胆嚢摘出術を行った
C.急性胆嚢炎の診断後、抗生物質療法を10〜14日間行い、少なくとも6週間後に腹腔鏡下胆嚢摘出術を施行した群
O.手術後治療成績が良く、総入院期間および抗生物質療法の持続時間が短く、費用が削減される
以下、今回の論文の目的と方法、各Figについての解説です👇
目的
1. 72時間以上の症状を伴う急性胆嚢炎に対する早期手術と待機手術の比較
方法
1. 72時間以上の症状を伴う急性胆嚢炎の患者を早期腹腔鏡下胆嚢摘出術(ELC)または待機的腹腔鏡下胆嚢摘出術(DLC)に無作為割り付けし前向き観察した。(症状<72h、重症敗血症、急性膵炎、胆道炎、胆道穿孔胆嚢穿孔、胆道腹膜炎、免疫抑制、認知症などで同意が取れない、妊娠を除く)
2. その結果をフィッシャーの正確確率検定、t検定、Mann-Whitney検定により解析した。
Fig1.
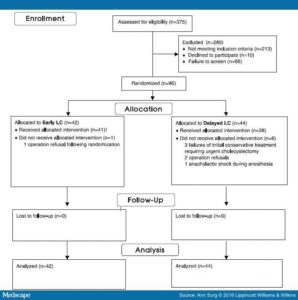
2009年から2014年の間に、急性胆嚢炎の患者375人の適格性が評価された。
排除基準を有する患者213人 参加を拒否した患者76人。
残り86人をELC群(42人)とDLC群(44人)に無作為化。
ELC群では、1人の患者が無作為化後にLCを拒否した。
DLC群では、6人の患者が完全な初期保存的治療を受けなかった。
3人の患者が、緊急手術。2人の患者は、抗生物質治療の成功後にDLCを拒否。 1人の患者が、麻酔誘導中に心停止を伴うアナフィラキシーショックになった。
一次アウトカム(総罹患率)および二次アウトカム分析は、86人で解析。
外科的特徴および手術関連転帰は82人のみで行った。
Table1
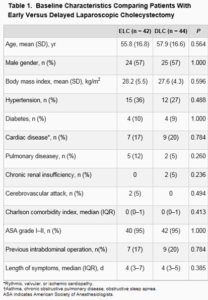
基本特性および臨床特性
1.全人口の平均年齢は58.5歳であった。
2.基本特性および臨床特性は、両群において同様であった
Table2
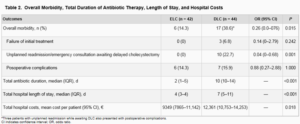
総罹患率は、ELC 群で優位に減少した。
抗生物質治療期間、総入院期間もELC群で優位に短く
総病院費用も3000ユーロ近くかからなかった。
Table3
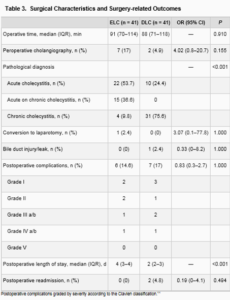
外科的特徴および手術関連転帰
手術時間、術後合併症、周術期の合併症に有意な差はなかった。
平均術後滞在日数は、DLC群で有意に短かった。
Limitation
1.約14人/年と募集率が低く、試験を完了するために6年かかった。
2. 緊急時に無作為化する難しさがあった。
3. 外科的合併症の差を検出するためには不十分だった。
胆管損傷や胆汁漏出率の差は5万人以上の患者を前向き調査しなければならなかった。
4.まとめ
明らかになったこと
1. 急性胆嚢炎の症状が72時間を超えても、早期腹腔鏡下胆嚢摘出術(ELC)は安全である。
2.待機的腹腔鏡下胆嚢摘出術(DLC)と比較して総罹患率を減らし、総入院期間、抗生物質投与期間が短く、費用が削減される。
上記がこの論文のまとめとなります。
症状の発現と手術の間に時間の制限がない、早期腹腔鏡下胆嚢摘出術(ELC)を推奨できるのではないかというのが結論になります。
救急外来で日々働きながらも、ERより先のDispositionがわかるようになると、外科の先生方の気持ちがわかるようになるのでいいですね◎
みなさまのリアクションが今後の記事を書くモチベーションになります!














