今回は、臨床や医学の勉強をしていて感じる疑問の一つ、
救急外来(ER)や集中治療室(ICU)で心房細動と出会った時に
どのようにマネジメントするかについてをAntaaスライドにまとめました。
日々の勉強の参考にしていただければ幸いです。
Antaaとは、医師・医学生向けのオンラインプラットフォームのことです。
日々の情報のアップデートと、日本各施設で活躍されている先生方の近況が知ることが出来て、私自身とても毎回刺激を受けております。
Antaaではこのようなスライド含め、様々なコンテンツがFacebookグループ・アプリで日々配信されていますので、以下のリンクより登録し視聴してみてください!(なんと無料です!)
⭐️Antaa医師医学生限定Facebookグループはこちらから
⭐️Antaaアプリダウンロードはこちらから👇
(iOS版)
(Android版)
※今回の記事は普段よりお世話になっている、
アンター株式会社COOの西山様含め、
Antaaにて執筆の許可をいただいている記事になります。
詳細はコチラをチェック👇

【スマホ用】
【PC用】
以下、スライドの文章まとめです。URL等参考にしていただれば幸いです◎
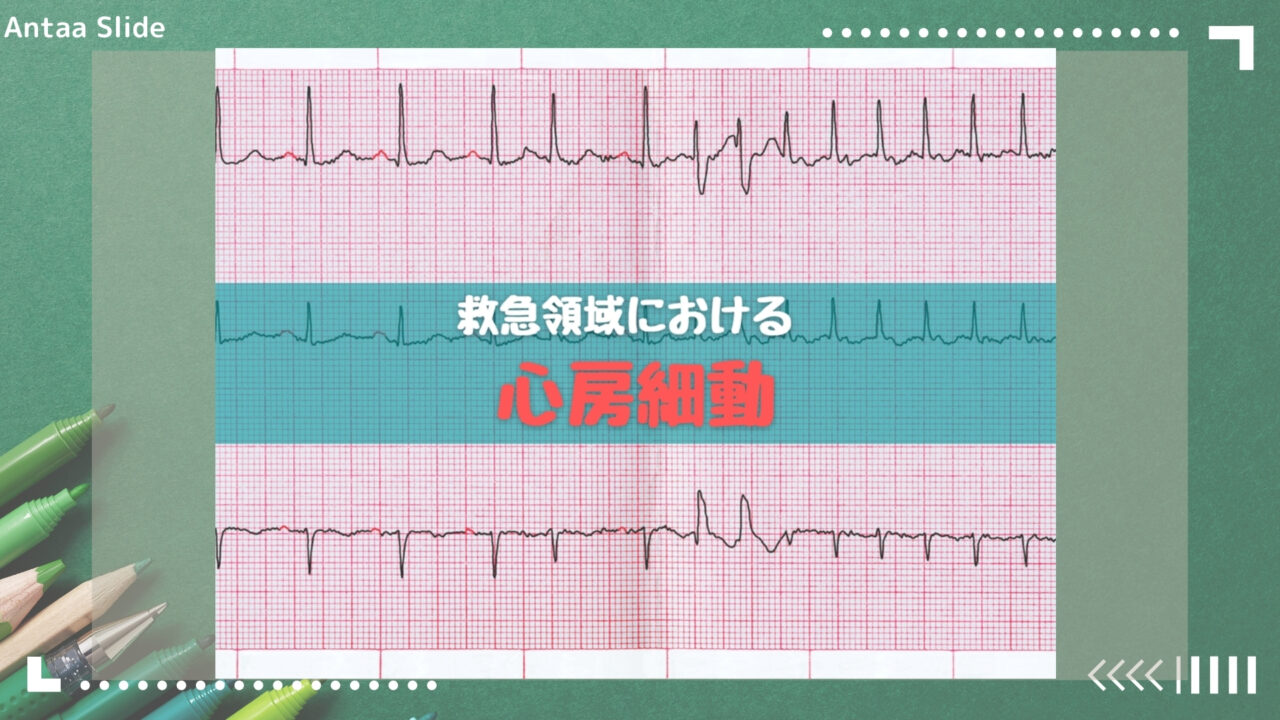
4. 心房細動(Af) ●心臓の上室系でたくさんの信号が不規則に出現 ●房室結節が数回に1回の割合で心室に伝達
5. Afの心電図波形 ●心室の不規則な収縮➡QRS波も不規則(RR不整) ●上室由来なのでQRS幅は狭く(narrow QRS) ●心房の細動➡f波(細動波)として反映 引用) レジデントのためのこれだけ心電図 日本医事新報社
7. まずは心電図波形診断から… ●SVT(SupraVentricular Tachycardia)上室性頻拍 引用) 救急外来, ここだけの話 医学書院
8. Narrow QRS Tachycardiaの鑑別 引用)増刊レジデントノート COMMON DISEASEを制する!
9. Wide QRS Tachycardiaの鑑別 引用)増刊レジデントノート COMMON DISEASEを制する!
10. 救急外来でのAf対応のポイント ①まずは循環動態の評価 ②過去の心電図・心エコー確認 ③原因検索と検査 ④基本的治療戦略はrate control ⑤入院?抗凝固?
11. Afの電気的除細動 ●血行動態が破綻➡1st は電気的除細動 QRS同期下に100J以上で直流除細動で施行 ・ショック状態の遷延 ・心不全症状の増悪で呼吸状態が悪化(NPPV等使用) ・心筋虚血が遷延している場合 ※器質的心疾患あり…アミオダロン急速飽和(125mgを10分で)考慮 ●電気的除細動に伴う血栓症のリスクは1~5% Naccarelli GV,et al :Am J Cardiol 85:36D-45D,2000 ・事前に約3週間以上の抗凝固療法 or 経食道心エコー での血栓有無の評価が推奨だが… 必要な場合は速やかに行う
12. 除細動中にCPA…? ●除細動が必要=ショック! ●鎮静鎮痛を用いる前に… ・気道確保(気管挿管も考慮) ・昇圧剤の投与/準備
13. 除細動時の抗凝固 ●発症から48時間未満… ヘパリン2500-5000単位投与 ●48時間以上経過… 経食道エコーで心房内血栓がないことを確認 または 経口抗凝固薬を3週間以上効かせる ※本人の自覚症状なし、発症時期不明 ➡48時間以上経過しているものとして対応 引用) 救急外来, ここだけの話 医学書院
14. 過去の心電図・心エコーがあれば比較 ●危険な心電図の既往がないか確認 ・洞不全症候群・房室ブロック等の徐脈性不整脈 ・副伝導路の有無〔特にWPW症候群 △波〕 ➡薬剤での致死性不整脈や心停止の危険を回避 ●左心機能の低下が無いかどうか(EFなどを確認) ・Ca拮抗薬の投与➡陰性変力作用での血圧低下
15. 原因検索と検査 引用) medicina 救急診療好手と悪手 医学書院 ●心房細動を確認したら常に原因検索を ●診断後すぐに不整脈治療を開始しない
16. 治療の初手はrate control ●多くの試験でrhythm controlと比較し有意差なし ●急性期治療の目標は安静時HR<110 参考)EuropeanSocietyofCardiology (ESC)2020ガイドライン
17. 治療の初手はrate control ●EF>40% 〈静注〉 ・ベラパミル塩酸塩(ワソラン) ・ジルチアゼム塩酸塩(ヘルベッサー) ・ランジオロール塩酸塩(オノアクト) 〈内服〉 ・ビソプロロールフマル酸塩(メインテート) ・メトプロロール酒石酸塩(セロケン) ●EF<40% 第一選択として最少量のβ遮断薬を開始 (日本のガイドラインではEF≧25%の条件付き) 血行動態を評価しながらの漸増が推奨 極度の心機能低下や血行動態が不安定の場合、 またはβ遮断薬でのコントロールに難渋 ➡アミオダロン塩酸塩(アンカロン)も推奨 参考)EuropeanSocietyofCardiology (ESC)2020ガイドライン
18. 結局、どう使い分ければいいの…? ①若年・基礎疾患なし・48時間未満・循環動態安定 ➡ベラパミル/ジルチアゼム div +ベラパミルp.o処方 ※rhythm controlを考慮してもOK(後日洞調律になることも多い) ②その他循環動態の安定している βB/ジルチアゼム ★陰性変力作用:ベラパミル>ジルチアゼム ★コントロール良好の喘息・COPD➡βB使用可能 引用) 増刊レジデントノート COMMON DISEASEを制する! 救急外来, ここだけの話 医学書院
19. 帰宅 or 入院 ●動悸や胸苦しさを主訴に来院 ➡多くの場合処置の後に帰宅 【入院を考慮】 ・血行動態が不安定 ・Rate controlができない ・原疾患の治療が必要 ・受診前後で失神などを疑う所見がある ・救急外来でのrate control中に 高度徐脈やpauseを認める場合
20. ERでの抗凝固 ●塞栓リスク・出血リスクを評価して導入を検討
21. スコアリングに便利なスマホアプリあります…! HOKUTO(ホクト)-医師向け臨床支援アプリ 新機能!ERマニュアルも便利! https://dancing-doctor.com/2021/02/28/app-hokuto/ 3分で無料登録出来る! ダウンロード+詳しい手順は こちらのURLをタップ👇
22. Afの抗凝固 ●弁膜症性なのか?腎機能はどうか?で決定する 引用) 救急外来, ここだけの話 医学書院
23. 抗凝固する?しない? ●高齢者ではフレイルが予後規定因子になるとの報告もあり Heart Lung CirC 25:551-557,2016 ➡転倒に伴う出血リスク、認知症などを考盧し 高齢を理由に抗凝固療法を開始しないという判断も妥当か? ●日本では85歳以上では40%以上で抗凝固療法を 行っていないことが報告されている ・85歳以上で塞栓イベントは有意に増える ・出血リスクの有意差なし TheFushimi AF Registry. Chest 149 :401-412,2016 ●CHADS2スコア 高齢は他の項目と比べて塞栓リスクが2倍 Nation wide cohort study. BMJ 342:d124, 2011 患者さんの意向・ADL・生活内容・社会的サポートの有無を考慮した抗凝固療法を
25. ICUでよく見かける新規のAfの対応 引用)増刊レジデントノート COMMON DISEASEを制する! 洞調律復帰効果有➡長時間持続Afで注意 約50%は48-72時間以内に洞調律に復帰
26. ICUでよく見かける新規のAfの対応 引用)増刊レジデントノート COMMON DISEASEを制する! 洞調律復帰効果有➡長時間持続Afで注意 約50%は48-72時間以内に洞調律に復帰
27. みんなどうしている…? 日本の32のICUを対象(423人) 新規発症のAF患者 引用) J Crit Care. 2020;59:136-142 ●40%で抗凝固療法が導入 ●3%で出血性合併症 ●6%は1週間後もAF ●脳卒中発症は4.5% ※入院中の死亡は26%と総じて予後不良
28. 本当に必要? 敗血症×Afの抗凝固 引用) JAMA Cardiol. 2016 Sep 1;1(6):682-90 脳卒中のリスク:抗凝固有(1.3%)・抗凝固無(1.4%)➡有意差なし 出血の合併症:抗凝固有(8.6%)・抗凝固無(7.2%)➡有意に増加 抗凝固をするデメリット>メリット
29. 医学の学び・医学書レビューを発信させていただいています 公式LINEアカウント(定期動画配信+限定情報!) https://line.me/R/ti/p/%40339dxpov ブログ(勉強ノート・医学書レビュー) https://dancing-doctor.com/
●心房細動のマネジメントを含めた重症患者管理について学びたい方はコチラ👇