【疑問】

今回は、臨床や医学の勉強をしていてしばしば議論となる、
敗血症患者へ対する解熱療法について
まとめました。
敗血症診療ガイドラインでの推奨と、その根拠となるデータについて、
できるだけわかりやすく解説させていただきます◎
日本版敗血症診療ガイドライン2020のトピックをまとめた
『敗血症のまとめ』スライドを作成しました!
要点を端的にスライドで学びたい方はコチラをチェックしてみてください👇

1.敗血症患者の体温と死亡率
しばしば議論となる敗血症患者へ対する解熱療法について参考になるデータをお示しします。
敗血症と非敗血症患者に分けた体温と 28 日死亡率のデータは以下の通りです1)
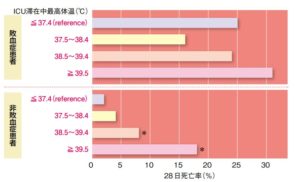
敗血症患者では体温が高すぎても低すぎても死亡率は上昇し、
体温と死亡率に有意な関係はみられませんでした。
感染の有無により発熱の死亡率への影響が変わってくるというのは注目すべき点であり、
解熱をするかどうかの判断材料となりえるでしょう。
2.ガイドラインの推奨は?
CQ14-1 発熱を伴う敗血症患者に解熱療法を行うか?
⇒発熱を伴う敗血症患者に対して、解熱療法を行わないことを弱く推奨する(Grade 2A:エビデンスの確実性=高)
2)より引用
感染症を患った患者さんは発熱を伴うことが多いのは、臨床でも経験することと思います。
敗血症患者さんにおいても、発熱によって得られるメリットとデメリットを比較して
解熱するかどうかについては議論されてきました。

発熱による大まかなメリットとデメリットは以下の通り👇
敗血症患者が発熱によって得られるメリット・デメリット
〈メリット〉
●微生物に対する抵抗性が増す
(=好中球・MΦ・NK細胞の活性化細菌増殖の抑制)
〈デメリット〉
●患者本人の不快感
●酸素消費の増大 →心肺機能へ負荷
●ミトコンドリアなどの細胞機能障害が生じうる
物理的、あるいは薬物的に施行される解熱療法は、
死亡率やICU退室などの重要転帰について改善しないことがわかっています。
体温との相関については上でまとめたとおりです。
また、解熱に伴う免疫力低下感染症合併症の発生率が増加する可能性は否定できないといわれています。
解熱のためのスタッフの仕事量増加やコスト増加も否定できません。
一方で入院患者さんの発熱を見た際にこのようにクーリングの適応を考えることも大切ですが、発熱の原因検索を行うことも重要です👇

敗血症における解熱療法についてのまとめとしては、
基本的に解熱療法は支持されない。
※ただし、頻脈・頻呼吸・苦痛など、発熱に伴う生体反応が問題となる患者に対してそれらを緩和する目的で解熱療法を施行することを否定しない
というのが妥当な解釈となるでしょうか?
最後に、今回ICUにおける感染症を患った患者さんのエビデンスを文献をもとにまとめてみました👇
●中枢性以外のICU患者37.5~38.4℃で予後が良い3)
●積極的解熱で死亡率が高い傾向4)
●解熱処置は生命予後に影響しなかった5)
●アセトアミノフェンの定期静注 ICU滞在日数短縮しない6)
感染症患者において体温上昇が生体防御能up!
解熱は積極的に行う根拠はなさそう
3.引用文献
1)(FACE)Study Group.Critical Care .16(1) : R33, 2012.
2) 日本版敗血症診療ガイドライン2020
3)Crit Care 2012;16:R33.
4)日集中医誌 2011;18:25~32.
5)Crit Care Med. 2017 May; 45(5): 806–813.
6)N Engl J Med 2015;373:2215–24.
みなさまのリアクションが今後の記事を書くモチベーションになります!



















