
重症化、難治性のマイコプラズマ肺炎を意識できていますか?
また、マイコプラズマに特徴的な検査について十分理解していますか?
今回は、市中肺炎の中でも出会う頻度の高い、マイコプラズマ肺炎についてまとめました。
予後が比較的良い疾患であるだけに、合併症や重症化には注意が必要です。
1.ポイント
●市中肺炎の代表的な原因微生物のひとつ
●予後は良い傾向がある一方で、免疫応答に関連した合併症や一部の重症化に注意が必要
●治療第一選択はマクロライド系だが、耐性化に注意が必要
2.疫学
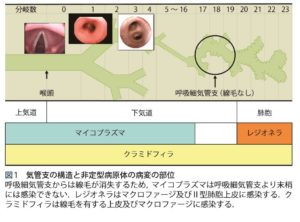
●市中において発症する呼吸器感染症の主要な病原細菌の1つで幼児期から学童期に多く見られる。
●菌の分離にはPPLO培地が用いられる。近年は迅速診断キットやPCR法が開発され、早期の初期診断が可能となった.
●比較的予後の良好な疾患であるが、合併症を伴う
重症化の頻度は3-5%と決して低くはない.
●市中肺炎の主な原因微生物のひとつ
肺炎球菌、インフルエンザ菌、モラキセラ、マイコプラズマ、クラミドフィラ、レジオネラ
●非定型肺炎は、市中肺炎の約 15%程度を占める
3.症状
緩徐に発症する微熱・乾性咳嗽・感冒症状で発症
非定型肺炎の特徴を意識した症状に注意すべし
1)60歳未満である
2)頑固な咳がある ※嗄声にも注意
3)比較的徐脈がある (近年ガイドラインからは削除) 「比較的徐脈がみられる」の項目は,レジオネラ肺炎やオウム病では感度が高いが、他の非定型肺炎では低い
4)胸部身体所見に乏しい
胸部身体所見は画像所見と密接に関連する。肺炎マイコプラズマの病変の場は線毛を有する上皮細胞
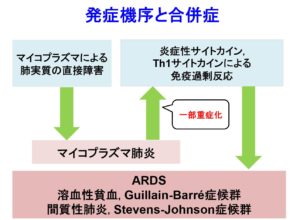
4.注意すべき合併症
●ARDS、溶血性貧血、Guillain-Barré症候群、間質性肺炎など免疫過剰反応によるものが多い
●多形紅斑、SJS(全身の10%未満)、TEN(全身の10%以上)
皮膚・粘膜や眼に,炎症,びらん,発疹が生じる。
薬剤(抗痙攣薬、抗菌薬、非ステロイド性抗炎症薬など)が原因であることが多いが、マイコプラズマや麻疹の予防接種後などでも起こりうる。
6.検査
●マイコプラズマLAMP法
発症早期でも診断可能で、感度および特異度も高い。
咽頭ぬぐい液か喀痰で検査を提出する。結果が出るのに数日かかる。
●抗体検査(PA 法または CF 法:ペア血清が望ましい)
PA 法:シングル血清 320 倍 or ペア血清で4 倍以上の抗体価上昇
CF 法:シングル血清 64 倍 or ペア血清で 4 倍以上の抗体価上昇 ※ペア血清は 2-4 週あけて採取する
8.治療
●マイコプラズマ肺炎を疑う場合
アジスロマイシン500mg/day×3日
ドキシサイクリンを使用する場合には、治療期間が14 日と長いことに注意。妊婦、小児はできれば使用を避ける。
培養結果に応じた抗菌薬選択についてなど感染症治療に関して興味を持った方は、こちらの書籍がおすすめです👇

※近年, 小児を中心としてマクロライド耐性マイコプラズマ(MRMP)感染が増加している。MRMPによる肺炎は有熱期間が優位に長く、咳嗽等の臨床症状も遷延していたと報告されている。
マクロライド系が使えないときはドキシサイクリン 100mg×2/day(7-14 日間)
●マイコプラズマ肺炎の重症化
⇒マクロライド系抗菌薬、ミノサイクリン系抗菌薬、ニューキノロン系抗菌薬にステロイド併用
※カルバペネムでカバーできない微生物のひとつ!
他には、MRSA 腸球菌 C.difficile VRE Corynebacterium クラミドフィラ リケッチア S. multophilia(第一選択はST合剤) Metallo産生GNR B.cepacia
9.引用、参考文献
IASR Vol.28 p 33-35:2007年2月号引用
Intern Med 2013;52:317-324
第114回日本内科学会講演会 超世代の内科学―GeneralityとSpecialtyの先へ―
みなさまのリアクションが今後の記事を書くモチベーションになります!



















