
人工呼吸管理は、呼吸不全になった原疾患が改善するまでの間、呼吸状態を維持するために 必要な管理です。
ですが、陽圧換気や高濃度酸素投与は、人工呼吸関連肺炎(VAP : ventilator-associated pneumonia)や、人工呼吸関連肺障害(VILI: ventilator-induced lung injury)、過鎮静やICU-AW(intensive care unit-acquired weakness) などのリスクとなるため早期に呼吸器から離脱することが望ましいとされています。
そのため、呼吸不全の原疾患が改善したら、人工呼吸管理からはなるべく早く離脱することが重要です。その一方で、早すぎるからの人工呼吸樅離脱は心肺機能に過剰な負担をかけ、 再挿管や長期人工呼吸管理となる危険性があるため注意しなければなりません。
できるだけ正確な離脱可否の判断する方法として、SATおよびSBTといった試験があります。
今回はこれらSATやSBTに加えて、抜管前ステロイド投与や離脱時の呼吸補助デバイスについて、人工呼吸器離脱の上で最低限知っておくべきポイントを端的にまとめました。
適切な時期での人工呼吸を離脱を目指して、一緒に学んでいきましょう。
人工呼吸管理の合併症VAPについての学びたい方はこちら👇
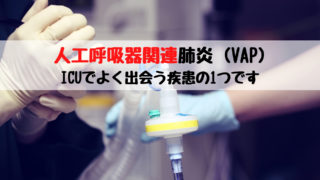
1.SAT/SBTの⼿順と評価
1)より引用
まずは、人工呼吸器離脱を考えるうえで必ず理解しておかなければならないSATとSBTについて解説していきます。具体的な流れは上に示したプロトコールに沿って進めていくことになります。それぞれの試験について確認していきましょう。
(1)SAT: spontaneous awaking trial
鎖静薬を中止または漸減し、覚醒が得られるか評価する試験のことです。麻薬などの鎮痛薬は中止せずに継続し、人工呼吸や気管チューブによる苦痛を最小限にするのが望ましいとされています。
SATを開始する前に、まずは患者さんが以下の状態にないことを確認しましょう。
痙攣やアルコール離脱症状のため鎖静薬を持続投与中
興奮状態が持続し、鎖静が増加している
筋弛緩薬を使用している
24時間以内の心筋虚血
頭蓋内圧の上昇
臨床的な医師の判断
1,2)を参考に作成
SAT開始の適応症例と判断したなら、実際に鎮静薬を切って試験を開始することになります。
観察時間は30分から4時間程度で、RASSなどの鎮静スケールを用いて覚醒の程度を評価しましょう。
不安や興奮・疼痛が著しくなく、頻呼吸や低酸素血症、新たな不整脈が出現しないことを合わせて確認しておきます。
鎮静評価スケールRASS

1)より引用
SAT成功の基準は、以下の①と②がともにクリアできた場合となります。
①RASS-1~0
②鎮静薬を中止して30分以上過ぎても以下の状態とならない
興奮状態
持続的な不安状態
鎮痛薬を使用しても痛みをコントロールできない
頻呼吸(呼吸数≧35回/分 5分以上)
SpO2<90%以上が持続し対応が必要
新たな不整脈
1,2)を参考に作成
SAT成功基準を満たしたら、次はSBT開始安全基準の評価に移りましょう。
(2)SBT: spontaneous breathing trial
自発呼吸が適切に得られるかを評価する試験のことです。
自発呼吸による呼吸機能が十分であれば、抜管へ移行しましょう。
人工呼吸器を装着したままCPAPモードヘ変更し、FiO2≦0.5、PS≦5cmH2O、PEEP≦5cmH2Oの条件とすることが一般的であり、呼吸状態が適切かどうか評価していきます。
一方で、適切な設定値はそれぞれの症例で異なるため、最適な条件を検討したうえで試験を実施しましょう。
観察時間は、一般的に30分~120分程度とされていますが、30分と120分の観察時間を比較した研究結果3)では、再挿管率やICU内死亡率。院内死亡率に有意差を認めませんでした。そのため、基本的には30分観察するだけで十分でしょう。試験の結果失敗した場合は、SBTに伴う横隔膜筋疲労は回復までに約24時間を要するといわれているため4)、実施は基本的に1日1回のみとしましょう。
SBT開始安全基準は以下のとおりです。①-④をすべてクリアした場合SBT実施可能と判断しましょう。
それ以外はSBTを行う準備ができていないと判断し、その原因を同定して対策を講じたのち、翌日再度評価します。
① 酸素化が十分である
FiO2≦0。4-0。5、PS≦5-8cmH2O、PEE≦5-8cmH2Oの条件のもとでSpO2>90%
② 血行動態が安定している
急性の心筋虚血がない
心拍数≦140
昇圧剤に依存していない(DOA>5γ、DOB>5γ、NAD>0。05γ)
③ 十分な吸気努力がある
一回換気量>5ml/kg
分時換気量>5L/分
RSBI<105
呼吸性アシドーシスがない(pH>7。25)
④ 異常呼吸パターンを認めない
呼吸補助筋の過剰な使用がない
シーソー呼吸(奇異性呼吸)がない
⑤ 全身状態が安定している
発熱がない
重篤な電解質異常を認めない
重篤な貧血を認めない
重篤な体液過剰を認めない
1,2)を参考に作成
Rapid shallow breathing index (RSBI)=呼吸回数(rpm)÷一回換気量(L)
自発呼吸トライアル30分後に測定されたRSBI が105以上であれば高い感度、特異度でSBT失敗を予測できます5)
SBT成功の基準は、以下の条件がクリアできた場合とします。
呼吸数<30回/分
SpO2≧94%、PaO2≧70mmHg
心拍数<140bpm、新たな不整脈や心筋虚血の徴候を認めない
過度の血圧上昇を認めない
以下の呼吸促拍の徴候を認めない(SBT前の状態と比較する)
1. 高度な呼吸補助筋の使用
2. シーソー呼吸(奇異性呼吸)
3. 冷汗
4. 重度の呼吸困難感、不快感、不穏状態
1,2)を参考に作成
これら2つの試験SAT、SBTに成功したら、再挿管のリスクや抜管後気道狭窄のリスクを評価したうえで、抜管に移ります。
2.リークテストの⼿順と評価
抜管前にチューブを抜去後に、上気道の浮腫や狭窄が発生する危険性があるかどうかを評価する試験のことです。次のような要因に当てはまるようであれば、カフリークテストを実施しましょう。
長期挿管>3日
女性
大口径の気管チューブ(男性:≧ID 8.0 女性:≧ID 7.0)
挿菅操作に難渋した
外傷
1,2)を参考に作成
人工呼吸器からの離脱を早めるうえで大切なのは、抜管当日でなくても上記の項目に該当しており、数日中に抜管が可能な臨床経過が想定される場合は、あらかじめリークテストの実施を考慮するということです。
SAT、SBTを評価した抜管できそうだと判断できたとしても、カフリークに問題があれば抜管が遠のいてしまいます。
この事態は。抜管が想定される前日にリークテストを行っておくことで防ぐことができますよ。
(1)リークテストの手順
ここからは具体的なリークテストの手順について解説していきます。リークテストでは、気管チューブのカフを入れた状態の一回換気量(Vt1)と、カフを抜いた状態の一回換気量(Vt2)を測定し、「Vtl1- Vt2」によって算出されるカフリークボリュームが重要になってきます。このカフリークボリュームによって、上気道の通り具合を予測します。上気道狭窄を認める場合は、この値は小さくなります。
リークテストの具体的な流れは、以下の通りです。
1.誤嚥を防ぐため、口腔内吸引、カフ上吸引、気管吸引を十分に行う
2.調節呼吸(A/C: assist control)とする
3.カフを入れた状態で吸気呼気のVt1を人工呼吸モニターを用いて測定・記録する
4.気管チューブのカフを抜く
5.患者の呼吸状態が安定したところで、連続6呼吸サイクルの呼気Vtを
人工呼吸モニターを用いて計測・記録する
6.上記の値の低いほうから3測定値の平均値Vt2を算出する
7.カフリークボリューム「Vtl1- Vt2」を算出する
1,2)を参考に作成
(2)リークテストの評価
カフリークボリューム≦110mlであれば、上気道浮腫が存在する状態、すなわちカフリーク陽性と判断します。
陽性の場合は抜管を延期し、ステロイド投与を検討しましょう。
ステロイド投与後に、後日再度カフリークテストを行うことになります。
3.⼈⼯呼吸器離脱後のHFNC/NPPV装着の適応
挿管人工呼吸患者において、NPPV/HFNC を予防的に適用することで再挿管のリスクを減げることを目標として、呼吸補助デバイスの装着を検討します。具体的には以下のプロトコルを参照して、適応や呼吸補助のデバイスを検討しましょう。
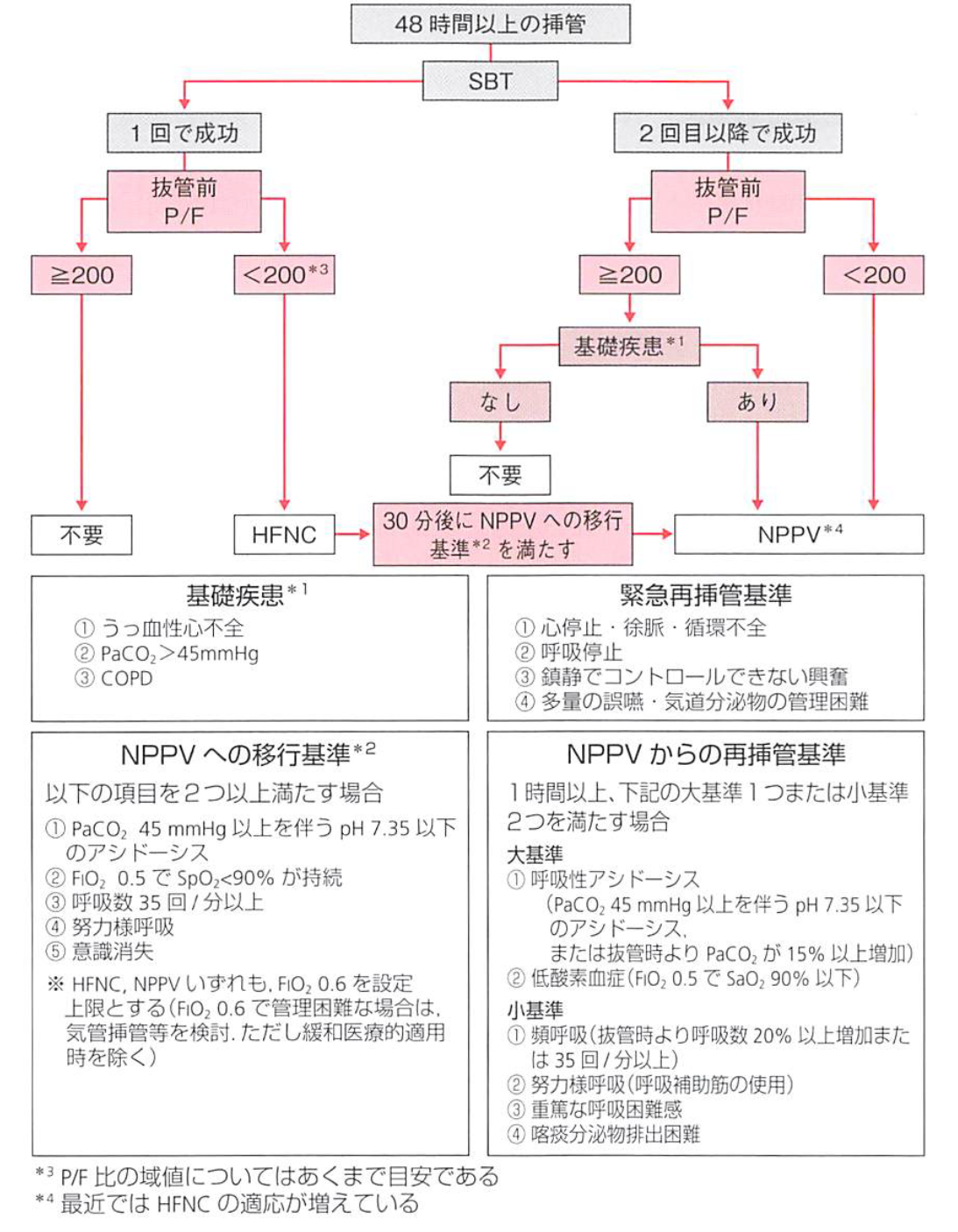
2)より引用
ポイントとしては、P/Fによって呼吸補助デバイスが必要かどうかを検討すること、そしてうっ血性心不全やCOPDの既往があればNPPVの装着を検討することです。
P/Fの値はあくまで参考であり、文献によっては300以下であるかどうかで区切っているものもあります。
個人的には、ICUに入室する重症患者さんであれば多くの場合300以下となっていることが多く、数値だけを見ればそれら全例に呼吸補助デバイスが必要ということになるのは少し過剰な印象もあります。
私が勤務している施設でも、コストの観点からもほぼ全例にHFNCを装着することはありません。一方で、抜管後のせん妄リスクやSBTのみでは評価しきれていない可能性のある呼吸筋疲労や酸素予備能などによって、再挿管のリスクが臨床医の判断で高いと感じたなら、P/Fのみの画一的な判断ではなく積極的に呼吸補助デバイスを用いてもいいのではないかとも感じています。
一度呼吸状態が悪化してしまうと、その後に呼吸補助デバイスを使用してもうまくいかず再挿管・人工呼吸管理再開になってしまうことは多く経験されることです。
その一方で、サポートを加えることで本当は再挿管や人工呼吸管理の再開が必要な症例も、再挿管せずに経過を見る期間が長くなってしまうこともあります。
再挿管のタイミングを遅らせないために過度のサボート条件にしないことや、導入早期(<l時間)における観察と再挿管適用判断を行えることが何より大切だと考えます。
4.抜管前ステロイドの適応/量
抜管後上気道閉塞のリスクが高い患者に対して、再挿管率を下げるために予防的に抜管前にステロイド投与を検討しましょう6)。
(1)適応
36時間以上挿管管理が行われた15歳以上の患者で、以下の適応基準のいずれかを満たす場合は、ステロイド投与を検討します。
気管挿管時に挿管困難(2回以上の挿管企図)
抜管後上気道狭窄の既往
カフリークボリューム≦110ml以下or 一回換気量と比較し25%以下
咽喉頭疾患あリ(上気道および頸部術後、上気道外傷・熱傷など)
※除外基準:NSAIDsやステロイドの慢性使用患者。消化管潰瘍患者
(2)投与方法
具体的な投与方法は以下の通りです。
メチルプレドニゾロン(20mg) ×4時間毎点滴静注(計60mg) 抜管予定8時間前に投与開始
5.まとめ
今回はSATやSBTに加えて、抜管前ステロイド投与や離脱時の呼吸補助デバイス、について、人工呼吸器離脱の上で最低限知っておくべきポイントを端的にまとめました。
その他にも、呼吸器離脱困難な患者に対するアプローチや、気道閉塞のリスクが高い患者さんの抜管戦略など、学ぶべき項目はたくさんあります。
それらについて書籍などでより詳しく学びたい方は、以下の一冊が実践的でおすすめですので、ぜひ読んでみていただければと思います👇

人工呼吸器離脱は学ぶべき項目や数字がたくさんありますが、実際の症例を経験しつつ、この記事を参考に学びを深めてみていただければ幸いです◎
6.参考文献
1) 日本集中治療医学会・日本呼吸療法医学会・日本クリティカルケア看護学会の3 学会合同人工呼吸器離脱ワーキング
2)志馬伸朗, 編著 ER・ICU 100のスタンダード 中外医学社
3) Perren A, et al.: Intensive Care Med. 2002: 28(8) : 1058-63.(4)
4) Travaline JM, et al. : Am J Respir Crit Care Med. 1997: 156(5): 1562-66.
5) Meade M, et al. :Chest.2001: 120 (6 suppl): 400-24S.
6)Francois B ,et al.: Lancet. 2007: 369: 1083-9.
この記事を読んで参考になった方、面白いと思ってくださった方は
今後も定期的に記事を更新していきますので
各種SNSの登録よろしくお願いいたします!
【公式ラインアカウント】
各種SNSでのコンテンツ配信を定期的に配信!
この中でしか見られない限定動画配信もしています◎
日々のスキマ時間に気軽に見ることができるので、興味があれば是非登録していただければ幸いです!
コチラのボタンをタップ!👇
みなさまのリアクションが今後の記事を書くモチベーションになります!


















