
敗血症・敗血症性ショックとはいったい何なのか?
敗血症・敗血症性ショックの違いは何なのか?
について、2020年の日本敗血症診療ガイドラインと、2021年のSSCGガイドラインを中心にわかりやすくまとめました。
両者の定義を学びつつ、実臨床で本当に意識しなければならない要点も合わせて解説していきます。
1.敗血症とは?
●敗血症の定義・診断基準
「感染に対する制御不能な宿主生体反応に起因した、生命を脅かすような臓器障害」(2016年敗血症治療ガイドラインより)
【診断基準】ベースよりSOFAスコアが2点以上増加
敗血症とはいったい何なのでしょう?
敗血症の定義は年々、ガイドラインが改訂されるたびに変更されており、2016年度の定義では上記のように規定されています。
すなわち簡単にまとめると、
感染症によって肺や心臓といった、全身臓器に障害をきたしている状態であるといえますね。
また、診断基準に関しては各患者ごとの臓器障害についてスコアリングしたスコアである、
SOFAスコアの2点以上上昇とされています。
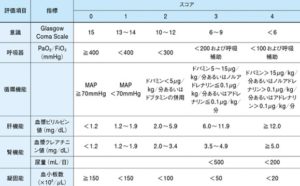
6つの全身臓器の項目ごとにスコアリングを付けていくのですが、これを忙しい臨床現場でつけるのはあまり現実的とは言えません…
そこで、ICU以外の場でSOFAスコアの代わりによく使用されているのがq-SOFAスコアです。

コチラはバイタルだけで計算できるため大変有用なのですが、一方であくまでスクリーニングであることを念頭に使用しましょう。

2021年に発表されたSSCG2021最新のガイドラインでは、q-SOFA単独での敗血症スクリーニングは推奨されないと報告されています。
敗血症の初期診療において最も大切なのは、敗血症の原因となる感染が起きているのではないかと推定することに他なりません。
例えば、commonな症状である発熱を伴わない感染を早期に見抜く必要があるわけです。
まずは目の前の患者さんが感染を引き起こしているのではないかを評価し、感染症らしさが高まれば臓器障害が存在するかどうかをSOFAスコアなどを参考に評価していくのが実臨床に適した流れだと思います。
2.敗血症性ショックとは?
●敗血症性ショックの診断基準
敗血症の診断基準を満たしたうえで
「十分な輸液負荷にもかかわらず、平均血圧を65mmHg以上に保つために循環作動薬を必要とし、かつ血中乳酸値が2mmol/Lを超えるもの」
敗血症の中でも重症の、敗血症性ショックにも上記のような診断基準があります。
文章だけ読んでも理解しにくい部分も多々あると思いますので、図で実際の臨床現場の流れを解説しますと以下のようになります👇

コチラを見ていただければスコアリングと実際の診療の流れが一目瞭然ですね。
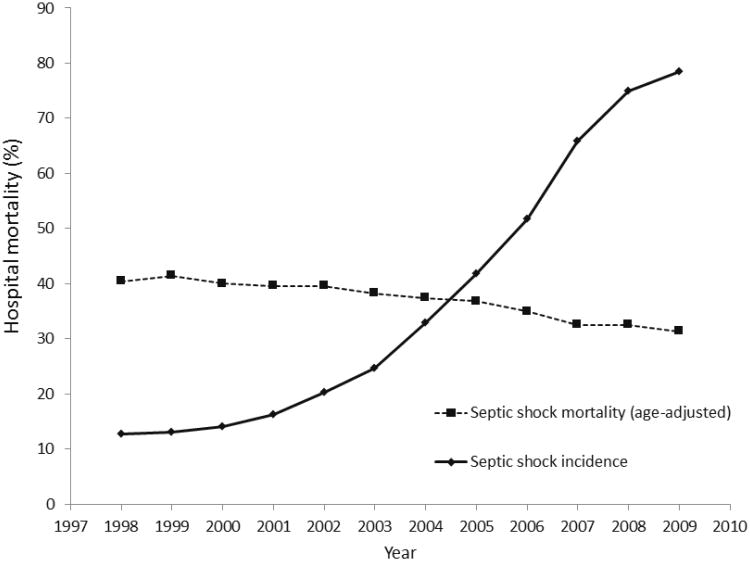
(引用 Walkey AJ, et al. Crit Care Med. 2013;41(6):1450.
上のグラフように、敗血症性ショックの有病率は経時的に上昇しています(1998年 12.6/100000人➡2010年 78/100000人)。まさに敗血症パンデミック状態となりつつある現代では、敗血症診療はどの診療科の医師であっても適切にできなければならないのです。
3.敗血症と敗血症性ショックの違い
ここまで学んだ敗血症と敗血症性ショックの定義をもとに、これらの違いを簡単にまとめると以下のようになります。
●敗血症=感染症に伴う臓器障害
●敗血症性ショック=敗血症+循環不全
すなわち、循環不全の有無が両者を分けるのです。ただ、敗血症性ショックの診断で用いる平均血圧やLacの数字は、もちろん知識として知っておくことは大切なのですが実臨床ではそこまで強調されることはありません。
例えば、明らかに循環不全(=ショック)を示唆する網状皮班(mottling)や頻呼吸、意識の変容があるにもかかわらず、Lacが1.9であれば敗血症性ショックの状態ではないと判断する意義は、臨床現場ではないということです。
そもそも、敗血症と敗血症性ショックを分けるのは、文献などで表記する上でのリスクの層別化をするためであり、クリアカットに両者を分ける必要はあまり実臨床上ではありません。
そもそも、実臨床では敗血症性ショックではない敗血症であっても、緊急で治療介入を行うべき重篤な疾患なのです。敗血症は急激に進行する病態であるため、ショックではないと安心している暇はないのです。
最も大切なことは、感染症の早期認知と敗血症を疑うことに他なりません。
定義ばかりに気を取られず、初期診療時の治療介入が遅れることのないように気をつけましょう。
最後に、敗血症および敗血症性ショックを救急外来や外来診察、入院管理で診察及び治療する上で大切なことをまとめました👇
2.引用文献
2020年敗血症治療ガイドライン
レジデントノート Vol.20 No.8 (増刊) 2018
Walkey AJ, et al. Crit Care Med. 2013;41(6):1450.

みなさまのリアクションが今後の記事を書くモチベーションになります!















