【疑問】

今回は、臨床や医学の勉強をしていて感じる疑問の一つ、
高血圧性脳内出血部位による外科治療の適応
についてまとめました。
脳出血の初期診療をしていて、手術適応になるのかそれとも保存的治療になるのかについて疑問を持つことはありませんか?
今回は脳卒中ガイドラインを用いてその手術適応について改めて学んでみました。
中でも、出血部位による適応を中心にそれぞれまとめております。
脳外科の先生方と治療方針についてコンサルトさせていただく際に、共通言語となる概念や考え方を簡単にまとめましたので参考にしていただけると幸いです。
以下の内容はあくまでもガイドライン上の一般的な内容なので、各施設の設備や脳外科の方針があるとは思いますので、その前提で参考にしていただけたらと思います!
脳出血の初期診療について興味がある方は是非以下をチェックしてみてください👇

1.高血圧性脳出血とは?
そもそもの高血圧性脳出血について少しまとめてみたいと思います。
まず脳出血全体についてですが、脳出血はは脳卒中(脳出血・脳梗塞・くも膜下出血)の約20%を占めるといわれています。
平均年齢は70歳といわれています。
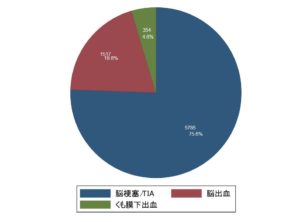
日本脳卒中データバンク報告書 2018 年引用
なかでも、脳出血の原因の60%を高血圧症が占めます。
高血圧性脳出血の発症部位
被殻出血(60%) 視床出血(15%) 小脳出血(10%) 皮質下出血(10%) 脳幹(5%)
※部位に応じて治療適応は異なる
発症部位によって治療適応が異なるので、CTによる画像診断で確実に出血部位を同定することが大切です。
2.被殻出血
- 神経学的所見が中等症、血腫量が31ml以上でかつ血腫による圧迫所見が高度な被殻出血では手術の適応を考慮しても良い。(グレードC2)
- 特に、JCSで20~30程度の意識障害を伴う場合は、定位的脳内血腫除去術が勧められ(グレードB)、開頭血腫除去術を考慮してもよい(グレードC1)
被殻出血の手術適応については上記の通り。血腫量が判断基準において重要となっています。
脳出血の手術適応および血腫量の推定について興味がある方は以下を参照ください。

3.視床出血
急性期の治療としての血腫除去術は、科学的根拠がないので勧められない(グレードC2)。
血腫の脳室内穿破を伴う場合、脳室拡大の強いものには脳室ドレナージ術を考慮しても良い(グレードC1)。
視床出血の手術適応については上記の通り。脳圧拡大や脳ヘルニア徴候を確認するのが重要です。
4.皮質下出血
脳表からの深さ1cm以下のものでは、特に手術の適応を考慮しても良い(グレードC1)。
皮質下出血の手術適応については上記の通り。脳表からの距離をCTで確認するのが重要なんですね。
5.小脳出血
最大径が3cm以上の小脳出血で神経学的症候が増悪している場合、または小脳出血が脳幹を圧迫し脳室閉塞による水頭症を来している場合には、手術を考慮する(グレードC1)
小脳出血の手術適応については上記の通り。最大径3㎝以上が適応になるのは初めて知りました。確かに微小な小脳出血で経過観察になっているパターンを多く経験する気がしますね…
7.脳幹出血
急性期の脳幹出血例に血腫除去を勧めるだけの根拠はないので、勧められない(グレードC2)
脳幹出血のうち脳室内穿破が主体で、脳室拡大の強いものは、脳室ドレナージ術を考慮してもよい(グレードC1)
最後に脳幹出血の手術適応については上記の通り。
きわめて予後の悪い印象の強い脳幹出血。やはり基本的には治療適応はないことが多いようです…
8.引用文献
脳卒中治療ガイドライン 2015[追補2017]
日本脳卒中データバンク報告書 2018 年
脳出血の初期診療について興味がある方は是非以下をチェックしてみてください👇

みなさまのリアクションが今後の記事を書くモチベーションになります!