📩 今週ラストの限定記事
4月は「気道管理」を一つのテーマとして、評価・マスク換気・気管挿管と順を追って学んできました。
今週の締めくくりとして、日本麻酔科学会(JSA)の気道管理アルゴリズムをベースに、
最も怖い場面──CICO(Cannot Intubate, Cannot Oxygenate)への備え方を整理します。
救急外来で急変患者さんと向き合う若手の先生、手術室で麻酔導入を担当する研修医の方、あるいはICUで重症管理に携わる看護師さんであっても…
どの立場であっても、「挿管もできない、マスク換気も効かない」という状況は、一度は頭をよぎったことがあるのではないでしょうか。
僕自身、救急医として何年も気道管理に携わってきましたが、CICOという言葉を思い浮かべるだけで、いまだに背中がスッと冷える感覚があります。
でも、怖いからこそ、きちんと準備しておきたいですね。
JSA気道管理アルゴリズム
日本麻酔科学会が2014年に発表した気道管理アルゴリズム(JSA-AMA)は、挿管困難に遭遇したときの意思決定を、色分けで直感的に示した優れたツールです(日本麻酔科学会. 麻酔. 2015;64:101-103)
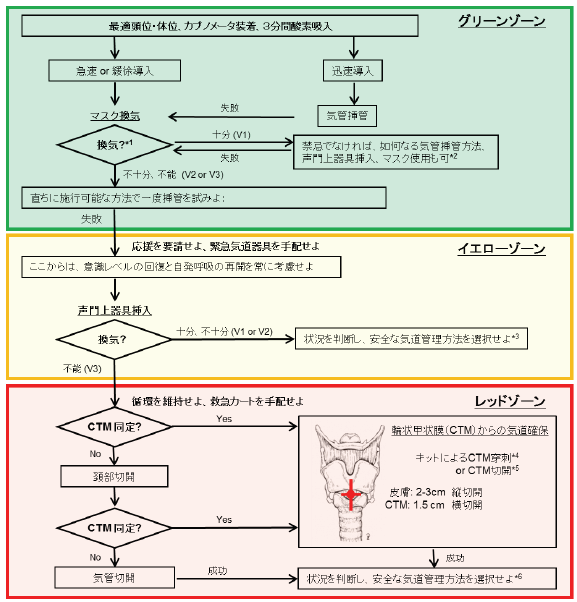
📋 JSA-AMAの3つのプラン
- 🟢 Plan A(グリーンゾーン):マスク換気と気管挿管。まずはここで決める
- 🟡 Plan B(イエローゾーン):声門上器具(SGA)による換気確保。LMAやi-gelで酸素化を維持
- 🔴 Plan C(レッドゾーン):外科的気道確保。輪状甲状間膜切開や穿刺
アルゴリズムの本質は、「1つの手技に固執しない」「早めに次のプランへ切り替える」という意思決定の軸を与えてくれることだと思うんです。
特に大切なのは、Plan AからBへ、BからCへ、いつ移るかを”あらかじめ決めておく”こと。現場で「もう1回やってみようかな…」と迷っているうちに、SpO₂はあっという間に落ちていきますよね。
CICOとは ── “最も避けたい”が”ゼロにはできない”事態
CICO(Cannot Intubate, Cannot Oxygenate)は、
「気管挿管も失敗し、マスク換気も声門上器具でも酸素化ができない」という、気道管理における最悪のシナリオです。
発生頻度は手術麻酔で5万〜20万例に1回程度と報告されていますが、ICUや救急の現場では頻度がもっと高いと考えられています。
英国のNAP4 auditでは、重大な気道関連合併症の約4分の1がICUや救急室で発生しており、死亡率も手術室に比べて高いと報告されました(Cook TM, et al. Br J Anaesth. 2011;106:617-642)。
💡 CICOで絶対に意識したいこと
- 時間との勝負:無呼吸開始から不可逆的な脳障害までは数分
- “あと1回”の挿管試行が致命的になる瞬間がある
- Plan Cへの移行を躊躇しない覚悟を、導入前に決めておく
輪状甲状間膜切開 ── 「怖い」を越えるための準備
2015年にBritish Journal of Anaesthesiaに掲載されたDifficult Airway Society(DAS)ガイドラインは、CICOへの対応としてScalpel-Bougie-Tube法(メス・ブジー・チューブ法)を標準として推奨しました(Frerk C, et al. Br J Anaesth. 2015;115:827-848)
2025年に改訂されたDASガイドラインでは、垂直切開法が標準化されています(Ahmad I, et al. Br J Anaesth. 2026;136:283-307)。首が太くて輪状甲状間膜の位置が触れにくい患者さんでも、縦に切ってから横に広げる方が、解剖学的に迷いにくいという実践的な理由からなんですよね。
4月のリアルタイムセミナーでは、日本の外傷診療のガイドラインで推奨されている「輪状甲状間膜切開」について解説しようと思います。楽しみにしておいてくださいね。
CICOを防ぐために、今日からできること
✅ 挿管前に”声に出して”確認したいこと
- Plan A・B・Cをチームで共有できているか
- 声門上器具(LMA、i-gel)が手元に準備されているか
- 輪状甲状間膜切開キットの場所と中身を知っているか
- “あと1回”で切り替える基準(試行回数・SpO₂)を決めているか
CICOは「起きないことを祈る」場面ではなく、「起きたときに動けるように準備する」場面だと思うんです。アルゴリズムはあくまで地図にすぎません。現場で動くのは、僕たち一人ひとりです。
いよいよ明日は、リアルタイムセミナーですね。
4月に学んできた気道管理の知識を、明日のセミナーでは症例ベースで一緒に深めていきたいと思います。
「この患者さんだったら、どの薬剤をどれくらい使う?」「Plan BからCへ切り替えるタイミングは?」など、実際の現場で直面する意思決定を、皆さんと一緒にじっくり話し合えたら嬉しいです。
明日、お会いできるのを楽しみにしています◎
参考文献
Cook TM, et al. Major complications of airway management in the UK: results of the Fourth National Audit Project of the Royal College of Anaesthetists and the Difficult Airway Society. Part 2: intensive care and emergency departments. Br J Anaesth. 2011;106(5):632-642.
Frerk C, et al. Difficult Airway Society 2015 guidelines for management of unanticipated difficult intubation in adults. Br J Anaesth. 2015;115(6):827-848.
Ahmad I, et al. Difficult Airway Society guidelines for awake tracheal intubation and unanticipated difficult airway management in adults 2025. Br J Anaesth. 2026;136(2):283-307.
日本麻酔科学会気道管理ガイドライン作成ワーキンググループ. 日本麻酔科学会気道管理アルゴリズム(JSA-AMA). 麻酔. 2015;64(1):101-103.

















